Dvostruki ulaz lijeve klijetke

Dvostruka ulazna lijeva klijetka (DILV) srčana je mana koja je prisutna od rođenja (urođena). Utječe na ventile i komore srca. Bebe rođene s ovim stanjem imaju samo jednu radnu komoru za pumpanje (komoru) u srcu.
DILV je jedna od nekoliko srčanih mana koje su poznate kao pojedinačne (ili uobičajene) greške klijetke. Osobe s DILV-om imaju veliku lijevu i malu desnu klijetku. Lijeva komora je crpna komora srca koja u tijelo šalje krv bogatu kisikom. Desna komora je crpna komora koja u pluća šalje krv siromašnu kisikom.
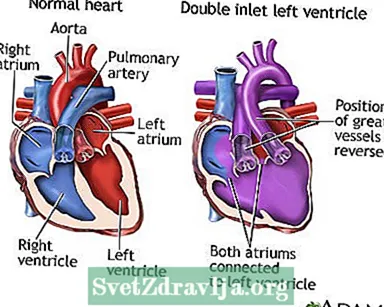
U normalnom srcu desna i lijeva klijetka primaju krv iz desnog i lijevog pretkomora. Pretkomore su gornje komore srca.Krv siromašna kisikom koja se vraća iz tijela teče u desni pretkomor i desnu komoru. Desna komora tada pumpa krv u plućnu arteriju. Ovo je krvna žila koja prenosi krv u pluća kako bi pokupila kisik.
Krv sa svježim kisikom vraća se u lijevu pretkomoru i lijevu komoru. Aorta potom iz lijeve klijetke u ostatak tijela prenosi krv bogatu kisikom. Aorta je glavna arterija koja vodi iz srca.
U osoba s DILV-om razvijena je samo lijeva klijetka. Oba pretklijetka prazne krv u ovu komoru. To znači da se krv bogata kisikom miješa s krvlju siromašnom kisikom. Smjesa se zatim pumpa i u tijelo i u pluća.
DILV se može dogoditi ako su velike krvne žile koje proizlaze iz srca u pogrešnim položajima. Aorta nastaje iz male desne klijetke, a plućna arterija iz lijeve komore. Može se dogoditi i kada su arterije u normalnom položaju i nastaju iz uobičajenih klijetki. U ovom slučaju, krv teče iz lijeve u desnu klijetku kroz rupu između komora koja se naziva ventrikularni defekt septuma (VSD).
DILV je vrlo rijedak. Točan uzrok nije poznat. Problem se najvjerojatnije javlja rano u trudnoći, kada se razvija djetetovo srce. Osobe s DILV-om često imaju i drugih srčanih problema, kao što su:
- Koarktacija aorte (sužavanje aorte)
- Plućna atrezija (plućni ventil srca nije pravilno oblikovan)
- Stenoza plućne zaklopke (suženje plućne zaklopke)
Simptomi DILV-a mogu uključivati:
- Plavičasta boja kože i usana (cijanoza) zbog niskog kisika u krvi
- Neuspjeh u debljanju i rastu
- Blijeda koža (bljedilo)
- Loše hranjenje od laganog umora
- Znojenje
- Natečene noge ili trbuh
- Problemi s disanjem
Znakovi DILV-a mogu uključivati:
- Nenormalni srčani ritam, kako se vidi na elektrokardiogramu
- Nakupljanje tekućine oko pluća
- Zastoj srca
- Šum srca
- Ubrzan rad srca
Testovi za dijagnozu DILV-a mogu uključivati:
- RTG grudnog koša
- Mjerenje električne aktivnosti u srcu (elektrokardiogram ili EKG)
- Ultrazvučni pregled srca (ehokardiogram)
- Prolazak tanke, fleksibilne cijevi u srce za pregled arterija (kateterizacija srca)
- MRI srca
Operacija je potrebna za poboljšanje cirkulacije krvi kroz tijelo i u pluća. Najčešće operacije za liječenje DILV-a su niz od dvije do tri operacije. Te su operacije slične operacijama koje se koriste za liječenje hipoplastičnog sindroma lijevog srca i trikuspidalne atrezije.
Prva operacija može biti potrebna kad beba ima samo nekoliko dana. U većini slučajeva dijete nakon toga može kući iz bolnice. Dijete će najčešće trebati uzimati lijekove svaki dan i budno ga pratiti pedijatrijski liječnik za srce (kardiolog). Dječji će liječnik odrediti kada treba obaviti drugu fazu operacije.
Sljedeća operacija (ili prva operacija, ako beba nije trebala zahvat kao novorođenče) naziva se dvosmjerni Glennov shunt ili Hemifontan postupak. Ova se operacija obično radi kada dijete ima 4 do 6 mjeseci.
Čak i nakon gore navedenih operacija, dijete još uvijek može izgledati plavo (cijanotično). Posljednji korak naziva se Fontanov postupak. Ova operacija najčešće se radi kada dijete ima 18 mjeseci do 3 godine. Nakon ovog posljednjeg koraka, beba više nije plava.
Operacija Fontan ne stvara normalnu cirkulaciju u tijelu. Ali, to poboljšava protok krvi dovoljno da dijete može živjeti i rasti.
Dijete će možda trebati više operacija zbog drugih nedostataka ili produžiti preživljavanje dok čeka Fontanov postupak.
Vaše dijete će možda trebati uzimati lijekove prije i nakon operacije. To može uključivati:
- Antikoagulanti za sprečavanje zgrušavanja krvi
- ACE inhibitori za smanjenje krvnog tlaka
- Digoksin za pomoć srcu da se stegne
- Tablete za vodu (diuretici) za smanjenje oteklina u tijelu
Ako gore navedene metode ne uspiju, može se preporučiti transplantacija srca.
DILV je vrlo složena srčana mana koju nije lako liječiti. Koliko dobro djeci ide, ovisi o:
- Opće stanje djeteta u vrijeme dijagnoze i liječenja.
- Ako postoje drugi srčani problemi.
- Koliko je ozbiljan nedostatak.
Nakon liječenja, mnoga djeca s DILV-om žive odraslima. Ali, zahtijevat će cjeloživotno praćenje. Oni se također mogu suočiti s komplikacijama i možda će morati ograničiti svoje tjelesne aktivnosti.
Komplikacije DILV-a uključuju:
- Tupovanje (zadebljanje noktiju) na prstima i prstima (kasni znak)
- Zastoj srca
- Česta upala pluća
- Problemi sa srčanim ritmom
- Smrt
Nazovite svog liječnika ako vaše dijete:
- Čini se da se lako umaraju
- Ima problema s disanjem
- Ima plavičastu kožu ili usne
Također razgovarajte sa svojim davateljem usluga ako vaša beba ne raste ili se ne deblja.
Ne postoji poznata prevencija.
DILV; Pojedinačna klijetka; Zajednička klijetka; Univentrikularno srce; Univentrikularno srce tipa lijeve komore; Urođena srčana mana - DILV; Cijanotična srčana mana - DILV; Prirođena mana - DILV
 Dvostruki ulaz lijeve klijetke
Dvostruki ulaz lijeve klijetke
Kanter KR. Upravljanje jednostrukom komorom i kavopulmonalnim vezama. U: Sellke FW, del Nido PJ, Swanson SJ, ur. Sabiston i Spencer Surgery of the Chest. 9. izdanje Philadelphia, PA: Elsevier; 2016: poglavlje 129.
Kliegman RM, St. Geme JW, Blum NJ. Šah SS, Tasker RC, Wilson KM. Schor NF. Cijanotična urođena bolest srca: lezije povezane s povećanim plućnim protokom krvi. U: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, ur. Nelson Udžbenik pedijatrije. 21. izdanje Philadelphia, PA: Elsevier; 2020: poglavlje 458.
Wohlmuth C, Gardiner HM. Srce. U: Pandya PP, Oepkes D, Sebire NJ, Wapner RJ, ur. Fetalna medicina: temeljne znanosti i klinička praksa. 3. izdanje Philadelphia, PA: Elsevier; 2020: poglavlje 29.

